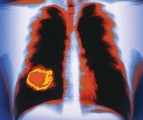
Jak ukazují nejnovější údaje Světové zdravotnické organizace, již za 10 let bude onemocnění plic třetí nejčastější příčinou úmrtí na světě. Počet nemocných hrozivě stoupá a šance na vyléčení většiny stále závažnějších plicních chorob jsou podle odborníků minimální. Jedinou cestou záchrany nemocných je často pouze transplantace plic. 
Možná si ani neuvědomujeme, že náš pozemský život začíná prvním nádechem a končí posledním výdechem. Každý z nás se nadýchne průměrně dvanáctkrát za minutu. Za celý den a celou noc nám plícemi projde více než 8000 litrů vzduchu. Z nich čerpáme kyslík a při výdechu se zbavujeme odpadního oxidu uhličitého.
Máme v sobě tenisové hřiště!
K tomu, aby plíce získaly hodně kyslíku, vyžadují pro styk se vzduchem co největší plochu. To mají na starosti plicní sklípky. Kdyby se rozprostřely jako koberec, nakonec by měly plochu cca 70 m2, tedy jako tenisový kurt.
Plíce jsou velmi citlivé, protože při dýchání mají neustále propojení se zevním prostředím.
Filtrování vzduchu se odráží i na jejich barvě – zpočátku růžová se vlivem nečistot z vnějšku mění v šedivou. Značně je také ohrožuje infekce. Když zcela selžou, výjimkou není bolestivé udušení
Bude se více umírat?
Plíce jsou však náchylné i k různým chorobám Podle nejnovějších odhadů odborníků v roce 2020 budou plicní choroby třetí nejčastější příčinou úmrtí na světě. Už dnes chronické onemocnění plic v ČR sužuje skoro 800 000 obyvatel. Začíná to dušností, což je ryze subjektivní prožitek nedostatku dýchání, což může zakusit každý při zvýšené námaze.
Co vlastně ohrožuje naše plíce?
Plicní edém (otok): stav, kdy se v plicích nahromadí voda, což může vést až ke smrti.
Plicní embolie: vmetení embolu (vmetku) do plicního řečiště. Vede k srdečnímu selhání s náhlou těžkou dušností, poklesem srdečního selhání s těžkou náhle vzniklou dušností, poklesem srdečního vývoje až šokovým stave, často doprovází náhlá smrt.
Pneumonie: zápal (zánět) plic, při kterém je postižen větší úsek plic. Při postižení plicního laloku se jeho sklípky vyplní zánětlivou tekutinou a příslušná část plíce je dočasně vyřazena z dýchání. Často vzniká po předchozím vyčerpání či oslabení organismu. Léčí se zejména antibiotiky.
Tuberkulóza (TBC) plic: infekční onemocnění, vyvolané nejčastěji
bakterií. Pozor – k nákaze postačí vdechnutí bakterií, které vydechuje nemocný.
Největší strašák se jmenuje CHOPN
Přes 700 000 lidí u nás ročně onemocní chronickou obstrukční nemocí plic (CHOPN), lidově zvanou záducha. Tuto obstrukci, tedy ucpávání dýchacích cest, způsobuje chronický zánět průdušek nebo plicní rozedma. Každoročně má na svědomí 2000 nebožtíků.
„Čísla rok od roku mírně rostou. Kuřáků totiž neubývá a vlivy zevního prostředí jsou čím dál horší. Například zplodiny z výfukových plynů či z vytápění černým uhlím obsahují dusík a síru, jejichž vdechování plíce dráždí a poškozuje,“ dozvědělo se 21. STOLETÍ od vedoucího lékaře centra plicní endoskopie Nemocnice Na Homolce v Praze, MUDr. Jiřího Votruby.
Nejde však jen o cigarety, ale i o nepříznivé působení životního prostředí. „Zplodiny naleptávají plicní sklípky natolik, že plíce nejsou schopny normálně fungovat. Postižení kašlou a zadýchávají se, a to nejprve jen při námaze, v pokročilejším stadiu choroby mají vážné potíže s dechem i v klidu,“vysvětlil MUDr. Votruba.
Existuje nový lék pro kuřáky
Pokud chce nemocný zlepšit svůj stav, musí bezpodmínečně přestat s kouřením. A jak se dá léčit? Lze využít medikamenty, inhalace, intenzivní dechovou rehabilitaci i chirurgický zákrok. Jednou z nejnovějších metod léčby rozedmy je zavedení umělých chlopní do plic.
„V odvykání závislosti na nikotinu může pacientům pomoci i poměrně nový lék Vareniklin, který je úspěšný až v 50 procentech. Lék však může předepsat i pouze lékař po zvážení celkové situace a zdravotního stavu pacienta, “ upozornil na novou velkou šanci MUDr. Jiří Votruba
Spolu s CHOPN patří k nejčastějším plicním chorobám rakovina plic. Tou onemocní v ČR každý rok více než 6000 obyvatel ČR – a téměř stejný počet lidí na tuto nemoc každý rok zemře. V ČR kouří asi 32 procent lidí nad 18 let. Podle různých odhadů je podíl kuřáků v populaci od 14 do 17 let ještě vyšší.
ČR je světovou špičkou v transplantacích plic
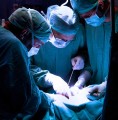
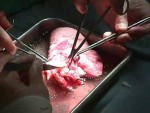
Transplantace plic je komplexní léčebná metoda, určená pro pacienty s dlouhodobou dechovou nedostatečností v konečném stadiu plicního onemocnění, tedy v případech, kdy jiná léčba již není dostatečně účinná k udržení základní funkce plic – okysličování krve. Jde také o pokus o záchranu i v konečném stadiu vážných kardiovaskulárních onemocnění. U nás se transplantace plic provádějí jen ve Fakultní nemocnici Motol v Praze. Mezi světové experty patří přednosta III. chirurgické kliniky této nemocnice prof. MUDr. Pavel Pafko, DrSc. V této funkci skončil letos v létě, kdy se dožil sedmdesátky. Na své klinice bude však působit dál.
Vždy jde o život
Podstatou transplantace je složitý chirurgický výkon, kdy se z těla příjemce odstraní jedna nebo obě nemocné plíce a nahradí se zdravými plícemi od dárce; ty se uloží na místo původních plic.
Prof. Pafko nás seznámil s principem: „Při operaci se plicní tepna a žíla transplantované plíce našijí na srdce příjemce, abychom zachovali oběh okysličené a odkysličené krve. Potom napojíme průdušku nové plíce na průdušku příjemce, čímž se zabezpečí dýchání.“
Co se děje při operaci?
Může se provést buď jednostranná, nebo oboustranná transplantace. Na operaci navazuje specializovaná intenzivní péče v nemocnici. Následuje rehabilitace
a návrat do normálního života. Ovšem není to zas tak jednoduché jako třeba dát zlomenou končetinu do sádry či operovat slepé střevo.
Prof Pafko: „Protože nová plíce představuje pro organismus příjemce cizorodý materiál, je po operaci bezpodmínečně nutné doživotní užívání léků, které tlumí imunitní systém organismu příjemce. Tyto léky se jmenují imunosupresiva a jejich úkolem je zabránit tzv. rejekci, tedy »odhojení« transplantované plíce, kterou by jinak imunitní systém příjemce poškodil nebo zničil.“
Kdy se transplantace provádí?
Rozhodnout se pro transplantaci je obtížný a závažný krok. Vždyť transplantace znamená chirurgický výkon, který představuje nezanedbatelné riziko. Předtím se musí vyčerpat všechny dostupné možnosti tzv. konzervativní léčby. „Jakkoli je to obtížné, musíme odhadnout, zda základní onemocnění postoupilo natolik, že předpokládaná krátká doba přežití bez transplantace anebo špatná kvalita života hovoří jasně pro operaci. Na druhé straně je však nutné si uvědomit, že po transplantaci bude pacient nucen dodržovat určitý přísný režim,“ upozornil prof. Pafko.
Asi nejzávažnějším omezením je doživotní imunosupresivní léčba se všemi nežádoucími účinky. Nechybí ani nebulizace – podávání léků rozptýlených speciálním přístrojem (nebulizátorem) do formy aerosolu přímo do plic.
Ani pravidelné kontroly nemusí zabránit možným častějším infekčním komplikacím, zvýšené je i riziko diabetu mellitus (cukrovky)…
Chirurg si vybírá
Základní onemocnění rozhoduje o tom, jaký typ operace bude proveden. Chirurgické možnosti jsou celkem tři: jednostranná náhrada plíce, oboustranná náhrada plic a v omezených případech u dětských pacientů náhrada plíce jedním lalokem od živého dárce.
Jednostranná transplantace obecně je vhodná pro starší nemocné a pro ty, kteří trpí i jinými přidruženými chorobami. Také umožňuje transplantovat plíce od jednoho dárce dvěma různým příjemcům, což má svůj význam při trvalém nedostatku orgánů k transplantaci.
Nikdo zatím nezná příčiny postižení
Jednostranná transplantace plíce se využívá u následujících nemocí:
Chronická obstrukční plicní nemoc (CHOPN), o které se více zmiňujeme výše. Odborníci zatím neznají příčiny dalších postižení plic. Patří sem idiopatická plicní fibróza (IPF), Jde o neobjasněné chronické onemocnění, při kterém je plicní tkáň pozvolna (různě rychle) nahrazována vazivem. Uvažuje se o nesouhře imunitních mechanizmů, která je vyvolána zatím neznámým spouštěcím faktorem.
Doposud záhadným onemocněním je sarkoidóza. Postihuje v podstatě celý organismus, nejčastěji napadá plíce. Jako spouštěcí faktor může fungovat infekce. V postižených orgánech se hromadí „zánětlivé“ buňky (různé typy bílých krvinek, jejichž podoba je změněna), které tvoří útvary, tzv. granulomy. Jejich přítomnost vyvolává další imunitní reakce.
Primární plicní hypertenze je syndrom, charakterizovaný vysokým krevním tlakem v plicním oběhu.
Oboustranná transplantace plic může zachránit pacienty, kteří trpí chronickými infekčnímu záněty plic. U nich by při jednostranné transplantaci ponechaná nemocná plíce hrozilo trvalé riziko, že se zánětem nakazí „nová“ transplantovaná plíce.
Prof. Pafko zdůraznil: „Oboustranná transplantace se nejčastěji provádí při onemocnění cystickou fibrózou. To je dědičná choroba žláz s vnější sekrecí.“ Žlázy produkují hlen, který ucpává jejich vývody (chybí trávicí enzymy), nebo se hromadí na sliznicích (hlavně v průduškách) či vylučují množství potu se zvýšeným obsahem sodíku a chloridů. Bez léčby mívá těžký průběh. K selhání plicních funkcí dochází v důsledku opakovaných těžkých infekcí a ucpávání průdušek. To vede k přestavbě plicní tkáně ve vazivo.
Nebožtíci pomáhají i po smrti
Orgány pro transplantaci se získávají od zemřelých dárců. Jsou to lidé, kteří většinou utrpěli těžký úraz hlavy nebo krvácení do mozku při mozkové příhodě. Zatímco mozek přestal fungovat, ostatní orgány – srdce, plíce, ledviny, játra a slinivka – zůstávají (s pomocí intenzivní lékařské péče) funkční. Tento stav se označuje jako smrt mozku a při všech poznatcích současné medicíny je nezvratitelný. Stanovuje se rentgenologickým vyšetřením, které potvrdí, že do mozku neproudí žádná krev. Takový člověk je potom uznán jako dárce orgánů. Výše jmenované orgány se z těla dárce vyjímají při chirurgickém zákroku, který se nazývá multiorgánový odběr. Jeden zemřelý dárce umožní další život několika lidem. Až do poslední chvíle srdce dárce bije a plíce dýchají. Potom jsou vyjmuté orgány naloženy do speciálního ledového roztoku, ve kterém se převážejí k příjemci. Tomuto časovému úseku od vyjmutí z těla dárce do uložení do těla příjemce se říká období studené ischemie (ischemie = nedokrevnost). Pro zachování dobré funkce plic nesmí být delší než šest hodin. Proto musí být všechny jednotlivé kroky při transplantaci dobře načasované a bezchybně zorganizované.
Jde o peníze
„Problém není v manuální zručnosti operatéra, ale v náročné organizaci a penězích,“ dozvěděli jsme se od prof. Pafka.
Transplantace plic v ČR stojí 400–500 tisíc korun. Přitom léky, úroveň lékařské péče i postup jsou u nás naprosto stejné jako např. ve Vídni, kde je operace pětkrát dražší! Proč takový rozdíl?
„Ten je v ohodnocení práce týmu lékařů a sester. V tom stále ještě za vyspělým
světem hodně pokulháváme,“ uvedl profesor Pafko. Přiznal:„Viděl jsem v životě hodně, ale nejstrašnější je vidět dusícího se člověka. A právě pacienti s poškozenými plícemi se všichni v konečné fázi svého života dusí,“ řekl prof. Pafko.
Více se dozvíte:
M. Vokurka, J. Hugo: Velký lékařský slovník, MAXDORFJESSENIUS 2009
V. Kašák, V. Koblížek: Naléhavé stavy v pneumologii, MAXDORFJESSENIUS,2008
E. N. Marieb, J. Mallat: Anatomie lidského těla, CP Books, 2005
www.tranasplantace eu.
www.your.com
Seznamte se s …
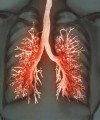
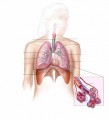
Plíce (pulmo) jsou párovým orgánem, který umožňuje výměnu plynů mezi krví a vzduchem. Tvoří je tenkostěnné váčky, průdušky, průdušinky, plicní sklípky a alveoly opředené krevními kapilárami.
Plíce a jejich pohrudniční obaly (pleurální vaky) zaujímají celý objem dutiny hrudní vyjma mediastina, které ukrývá srdce, velké cévy, průdušnici, hlavní průdušky, jícen a jiné orgány. Zdravé plíce (trojúhelníkového tvaru) mají hladký, mírně narůžovělý povrch. Při nádechu se naplní vzduchem, jako houba. Levá plíce je většinou menší než pravá a má na svém povrchu srdeční impresi – vchlípenou část, odpovídající umístění srdce. Obě plíce jsou brázdami rozděleny do několika laloků. Každý z nich je zavzdušněný lalokovou (sekundární) průdušnicí a jejími větvemi.
Lalok obsahuje mnoho bronchopulminálních segmentů, které od sebe odděluje tenká přepážka z hutného vaziva. Tyto segmenty jsou velmi důležité, protože zabraňují šíření některých plicních onemocnění, protože dychtivá infekce jen obtížně překonává vazivovou přepážku, která ohraničuje každý segment. Nejmenší plicní částí, kterou bychom uviděli ještě pouhým okem, je plicní lalůček (lobulus). Na plicním povrchu je vidíme jako šestistranné útvary velikosti hrotu tužky a větší.
Kromě dýchání mají plíce i řadu dalších funkcí – podílejí se na udržování vnitřního prostředí organismu, mají význam v metabolismu řady látek.
Déletrvající porucha funkce plic bývá provázena i poškozením srdce.
Tady máte čísla, která možná vydýcháte
Objem dýchacích cest (u dospělé osoby): 150 ml
Normální vdechový objem (V): 500 ml
Vdechový rezervní objem – IRV (hluboké nadechnutí): u muže až 3,3 l, u ženy 1,9 l
Výdechový rezervní objev – ERV (hluboké vydechnutí): u muže 1,0 l, u ženy 0,7 l
Celková plicní kapacita: přibližně 6,0 l
Dechová frekvence (počet dechů za minutu):
novorozenec 40–50x / min
malé děti 20–30x /min
dospělá osoba 10–18 x/ min
Rodiče dávají plíce potomkům
U dětských pacientů se výjimečně setkáváme s transplantace plicního laloku od živého dárce. Jeden plicní lalok od žijícího dospělého dárce (nejčastěji jednoho z rodičů) se přenese na místo postižené plíce. Tato operace se však v ČR zatím neprovádí.
První transplantace už před 47 lety!
Historicky první transplantaci plic u člověka provedl v roce 1963 James Hardy v USA. Premiérové operace přinášely nejisté výsledky, a proto se prováděly ojediněle. Teprve v 80. letech 20. století s rozvojem imunosupresivní léčby a zavedením cyklosporinu dochází k dalšímu rozvoji transplantační medicíny. V roce 1981 byla provedena první transplantace bloku srdce–plíce a o dva roky později první úspěšná jednostranná plicní transplantace.
V ČR se program transplantace plic datuje od 22. 12. 1997, kdy prof. Pafko, žák prof. Waltra Klepetka z Vídně, na své pražské klinice zachránil život jedenačtyřicetiletému Josefu Moravcovi z Nymburka v konečné fázi zánětlivého onemocnění plicních sklípků, které hrozilo dechovým selháním.
V současnosti se celosvětově každý rok provádí okolo 1700 plicních transplantací ve 109 specializovaných centrech, u nás to bylo od roku 1997 celkem více jak 100 transplantací plic.
První rok po operaci přežívá více než 75 až 80 % operovaných. Pětileté přežívání je zaznamenáno u poloviny nemocných. Deset a více let přežívá 25 % operovaných.