Antibiotika jsou základním kamenem moderní medicíny, bez nich je riziko smrtelné infekce přítomno při každé rutinní operaci, porodu či zranění. Penicilin od doby, kdy byl v roce 1928 objeven sirem Alexanderem Flemingem, zachránil téměř 500 milionů životů.
Jenže účinnost antibiotik klesá, takže se v boji s nemocemi ocitáme na začátku a nejohroženějšími jsou ti nejslabší a nejchudší – novorozenci v Africe..
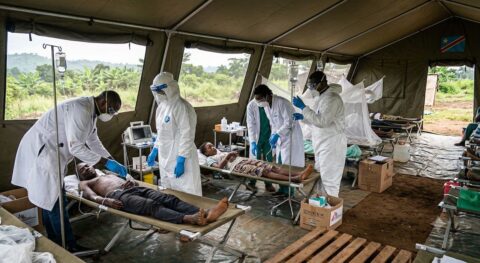
V roce 2019 byly infekce odolné vůči lékům spojeny celosvětově s téměř pěti miliony úmrtí, což je více než na HIV a malárii dohromady. K více než 20 % z nich došlo v subsaharské Africe, kde jsou antibiotika nedostatkovým zbožím, navíc jsou často nesprávně předepisovaná a většina těch, kteří je potřebují, si je nemůže finančně dovolit.
Sepse je příčinou jednoho ze tří úmrtí novorozenců v Etiopii. Jedná se o stav, kdy tělo přehnaně reaguje na infekci.
Léčba na slepo prohlubuje rezistenci bakterií
Problémem je, že v řadě afrických nemocnicích nemohou být prováděny testy, které by jasně určily konkrétní bakterii, která infekci způsobila, aby se nasadila co nejúčinnější antibiotika. Místo toho lékaři zpravidla rovnou nasazují tak zvaná antibiotika „první linie“, což jsou léky, které se na infekce používají nejběžněji.
„Obvykle je musíme léčit naslepo,“ říká Tarekegn Bitew, novorozenecký lékař z nemocnice v etiopském Dessie.
„Pokud se nezlepší s antibiotiky ‚první linie‘, máme podezření na klinickou rezistenci na léky a slepě předepisujeme antibiotika ‚druhé linie‘,“ vysvětluje dále lékař. Jenže nesprávná antibiotika předepsaná odhadem znamenají, že se baterie budou nadále množit a stav pacienta se zhorší.
A co víc, vysoká koncentrace nemocných lidí, kterým byla předepsána nesprávná antibiotika, může v nemocnicích vést k tomu, že bakterie přežijí, zesílí a rozšíří se mezi pacienty. „Kdybychom v naší nemocnici testovali, byli bychom schopni zlepšit péči o pacienty,“ dodává Bitew.
Léky „poslední záchrany“ si lidé hradí sami
Základní léky přitom nemocnice hradí, ostatně proto je zkouší nasadit jako první. Když selžou a pacient potřebuje tak zvaná antibiotika „poslední záchrany“, musí si je hradit sám, na což převážná většina lidí nemá dost peněž.
Například 20 lahviček meropenemu stojí až pětinásobek průměrného měsíčního výdělku. Obdobná je situace i v Nigérii, kde zemře jedno z 25 dětí před dosažení jednoho měsíce, a to převážně na sepsi. Zejména u předčasně narozených dětí je šance na přežití infekce odolné vůči antibiotikům velmi nízká.
„Každý den se setkáváme s rodiči, kteří si léčbu nemohou dovolit,“ říká Folakemi Irewole-Ojo, ředitelka nemocnice v Lagosu, největším městě Nigérie. „Mnoho afrických dětí umírá na infekce odolné vůči lékům, děje se to v rozsahu pandemie,“ říká profesor Nicholas Feasey z Liverpool School of Tropical Medicine.
Dle jeho názoru je třeba v afrických nemocnicích zlepšit dostupnost testování, aby mohla být antibiotika nasazena cíleně, stejně jako očkování a čisté vody, a také zlepšit hygienické standardy ve zdravotnických zařízeních, jinak: „Nejkřehčí členové africké společnosti budou i nadále umírat.“.