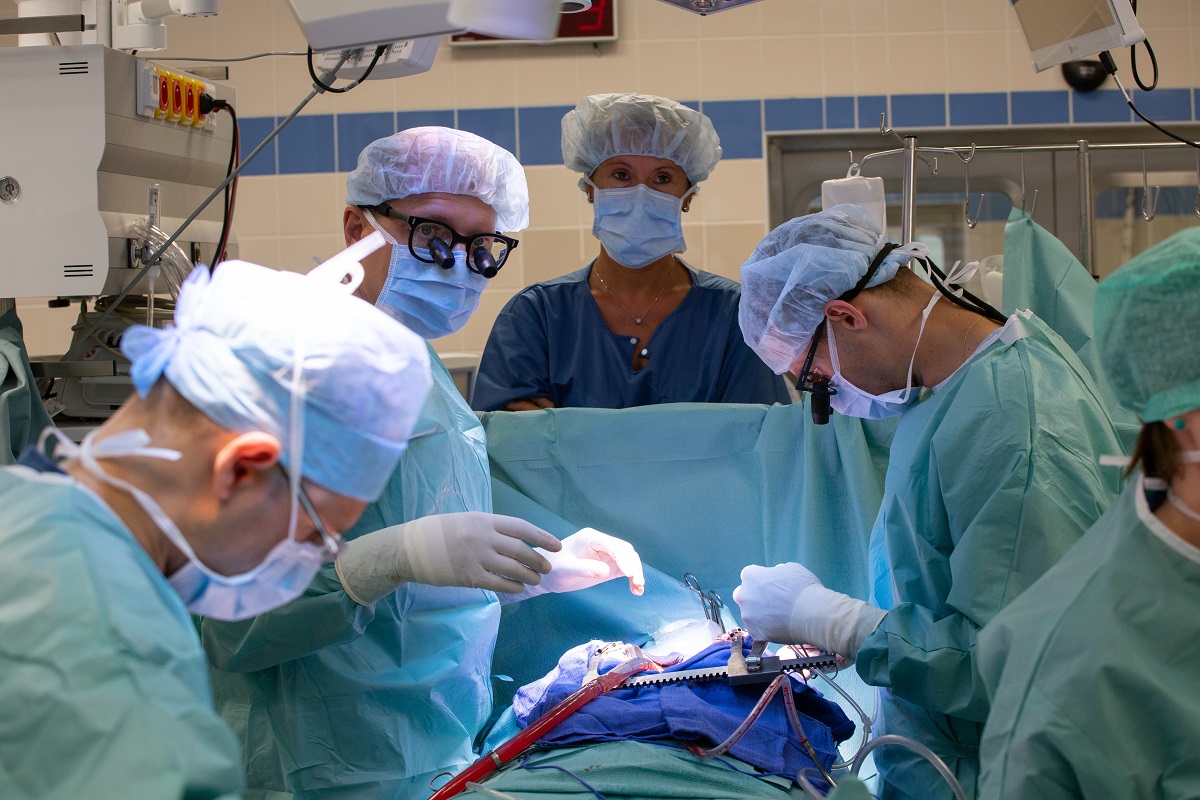
Počet lidí se srdečním selháním rok od roku roste, a spolu s tím i počet transplantací. V pražském IKEMu jich loni proběhlo 51, o 20 % více než předloni, letos už 20. Kromě biologických srdcí se tu používají i mechanické srdeční podpory, které letos slaví 20 let od začátku projektu. .
O tom, proč mají v USA více dárců, které operace se podobají stavění lodi v láhvi, a jak se vyrábí vetřelec, jsme si povídali s prof. MUDr. Ivanem Netukou, Ph.D., přednostou Kliniky kardiovaskulární chirurgie IKEM.
Jak to, že počet lidí, kteří potřebují transplantaci srdce, stále narůstá? To žijeme tak nezdravě?
Když jsem před 25 lety v kardiochirurgii začínal, situace byla úplně jiná než dnes, co se týče věku pacientů i možností léčby. Srdeční selhání je epidemická nemoc, která souvisí se stárnutím populace i s rizikovými faktory, jako je sedavý způsob života, výživa, obezita nebo nedostatek pohybu.
Takže ano, nezdravý způsob života k onemocnění srdce významně přispívá. Současně platí, že čím víc stárneme, tím větší máme šanci se srdečního selhání „dožít“. Toto onemocnění má celou škálu fází, a teprve tím posledním, při kterém je nutná transplantace, je terminální srdeční selhání.
Mírnější formy onemocnění se léčí farmakologicky, tedy pomocí léků, používají se i defibrilátory nebo resynchronizační terapie, stimulují se různé části srdce, a tím vším můžeme oddalovat rozvoj terminálního srdečního selhání.
Dnes se do chvíle, kdy je jedinou možností transplantace, dostávají mnohem starší pacienti, než tomu bylo dřív. Znamená to, že mívají více přidružených onemocnění, a také menší energetické rezervy. Na operatéra to tak klade mnohem vyšší nároky – tolerance chyby je nulová.

Počet čekatelů na transplantace tedy roste. Jak je to ale s počtem dárců?
U nás v Evropě počty dárců dlouhodobě stagnují. Jinak je tomu v USA, kde za posledních 10 let došlo k nárůstu o 10 – 20 %. Důvodem je tzv. „opiátová krize“. Na vině byl velmi benevolentní přístup k předepisování opiátů jako léků na bolest, některé byly i volně prodejné.
Přestože to mnohé firmy neuváděly a některé to dokonce tajily, je prokázáno, že opiáty způsobují závislost. Lidé tak neúměrně navyšovali dávky léků, někteří přešli na tvrdší drogy, a jednoduše se předávkovali.
Paradoxně tak jejich srdce mohla v rámci transplantace pomoci jiným. U nás je situace naštěstí odlišná a rozhodně se těmito negativními trendy z jiných zemí nechceme inspirovat. Naším úkolem je hledat zcela jiná, eticky přijatelná řešení.
Jaké tedy máme možnosti?
Paralelně se rozvíjí několik cest. Jednou z nich je rozvoj mechanických srdečních podpor, ať už částečných, nebo celkových, které plně nahrazují srdce. Měl jsem to štěstí, že když se s nimi v roce 2003 začínalo, pan profesor Pirk mi umožnil zapojit se do celého projektu hned na úplném začátku.
Měl jsem tak příležitost být u jejich vývoje jak se říká „od nuly“. Tehdy se uvažovalo o několika typech a já měl navíc šťastnou ruku a vybral jsem si systém, který se nakonec ukázal jako nejlepší. V roce 2014 proběhla první implantace pumpy v Hannoveru, o měsíc později proběhla další u nás v Praze.
Dopadlo to skvěle, postupně jsme tehdy implantovali podporu celkově druhému a třetímu pacientovi na světě a je velmi potěšující, že i již po téměř deseti letech stále spokojeně žijí. Od té doby u nás srdeční podporu dostalo přes 550 pacientů a jejich počet stále roste, protože pacientům pomáhají překlenout období čekání na vhodného dárce.
Nebo jim zachrání život, pokud se už krátí čas a vhodný orgán není k dispozici. U mechanické srdeční podpory se také snižuje potřeba imunosupresiv, léků na potlačení imunity, které jsou u transplantací biologických srdcí nezbytné.
Jsou tak vhodnější například pro pacienty po onkologické léčbě, kdy by snížení imunity mohlo podpořit další rozvoj karcinogenních buněk, nebo pro pacienty s nadstandardní imunitní reakcí, jejichž tělo by biologické srdce nepřijalo.
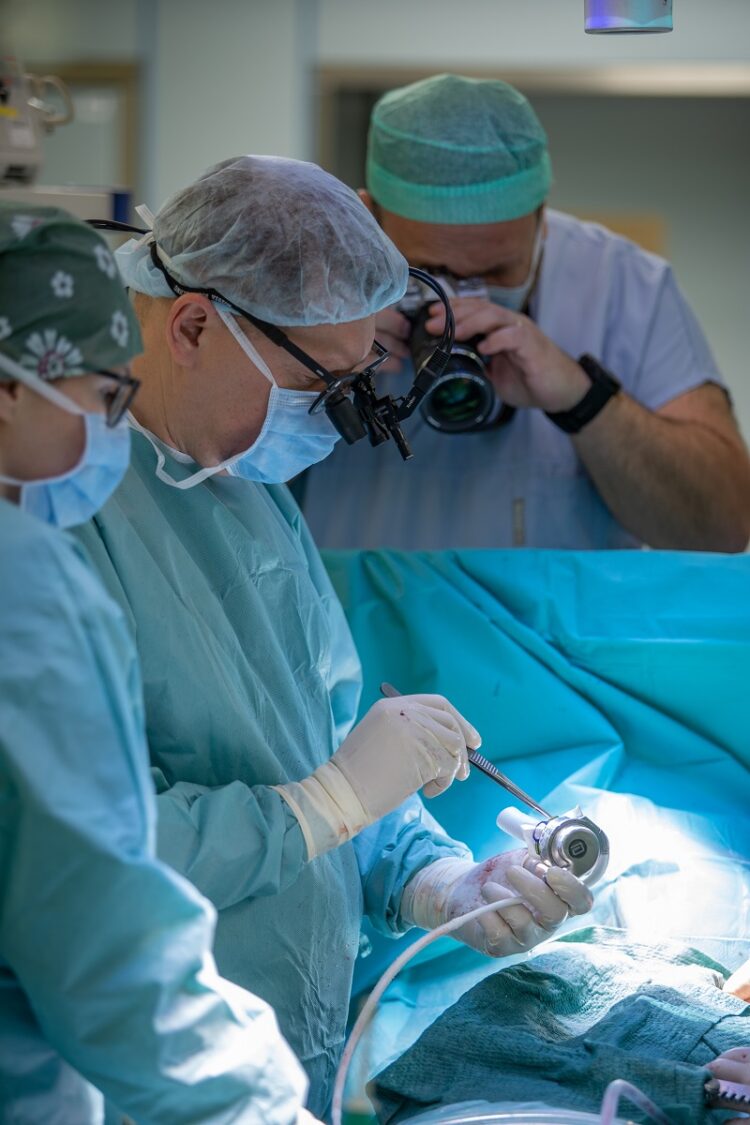
Vypadá to až idylicky. Má mechanické srdce nějaké nevýhody?
Každá metoda má své výhody, ale současně s sebou nese určitá rizika. Mechanické srdeční podpory se oproti první generaci výrazně zmenšily, proměnily se i použité technologie, které jsou mnohem šetrnější ke krvi, kterou přečerpávají.
První generace srdečních pump s sebou nesla až 10% riziko vzniku krevní sraženiny, případně mechanického poškození. Dnešní čerpadla jsou velmi bezpečná, už nepoužívají ložiska, ale pracují na principu magnetů, takže se mnohem méně zahřívají.
Výměna pro nějakou vadu se dnes pohybuje pod 1 %. Další obrovskou výhodou je možnost monitorování pacienta na dálku, systémy s umělou inteligencí dokonce umí predikovat některé potíže. Dokud je vše v pořádku, nejsou potřeba tak časté kontroly u lékaře.
V opačném případě může lékař v ordinaci nastavení pumpy upravit. Vzdálené nastavování systému zatím možné není, je tam velké riziko z hlediska uchovávání údajů o pacientovi, ale také možnost hackerského útoku, který by pumpu mohl vyřadit.
Pořád to chce ale „servis“. Dá se výhledově očekávat něco automatického?
Velkým krokem, na kterém se dnes intenzivně pracuje, je plná integrace baterií do těla pacienta. Přečerpávání krve je energeticky poměrně náročné, a s tím souvisí i potřeba častého dobíjení baterií. Jenže ty se při nabíjení mohou zahřívat.
Proto dnes mají pacienti z těla vývod, na který si baterie připevňují – obvykle ho nosí v kapsičce nebo v ledvince. Vývod je samozřejmě možným zdrojem infekce, pacienti se tak například nemohou koupat, jen sprchovat, způsobuje to omezení v intimním životě a podobně.
Výdrž baterií se také velmi prodlužuje, dříve to byly 3 hodiny, dnes až 12. Možnost vložení celého přístroje do těla pacienta by ale umožnilo na něj v podstatě zapomenout, podobně jako na kardiostimulátor.
Aplikace by tak pacienta mohla jen upozornit, že se blíží čas, kdy je potřeba bezdrátově dobít baterky. Věřím, že se pacienti takové inovace dočkají už v řádu jednotek let.
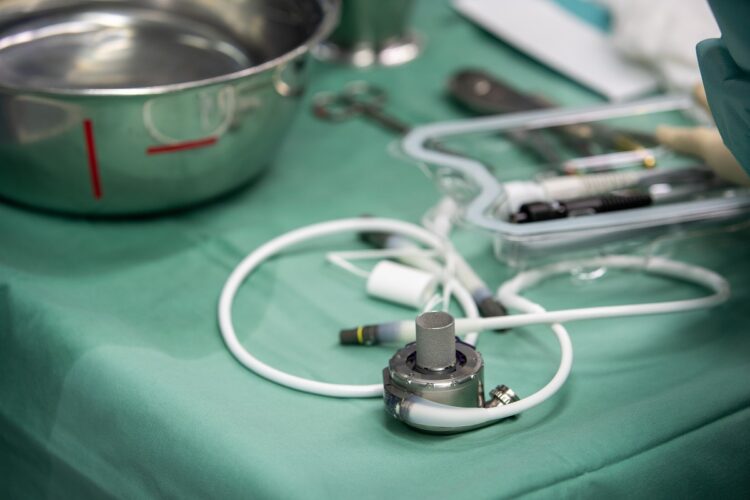
Pomáhají technologie i se získáváním biologických srdcí?
Ano. Jak jsem říkal, nárůst počtu vhodných dárců dnes stagnuje, i když na rozdíl od řady jiných zemí se v našem systému počítá s „předpokládaným souhlasem“ s využitím orgánů k dárcovství. Musíme tedy hledat další cesty, a jednou z nich je využití srdcí, která by dříve byla za konvenční hranicí použitelnosti.
To v žádném případě neznamená, že bychom dnes používali „horší“ srdce, naopak je velmi důkladně zkontrolované. Zatímco běžně se orgány převážejí zchlazené na ledu, u nás máme k dispozici speciální přístroj TransMedics, do kterého vyjmutý orgán napojíme, a můžeme provést tzv.
„rekondici“ srdce. Je to velmi sofistikovaný uzavřený pulzatilní systém, srdce tedy tepe, je promýváno okysličenou krví, běží tam EKG, sledujeme odpor řečiště, nabíráme hormony a další působky, na základě kterých jsme schopni posoudit, jestli je srdce metabolicky způsobilé k transplantaci.
Během testování navíc můžeme srdce převážet, takže významně šetříme čas, kterého je velmi málo – na vyjmutí, převoz a našití orgánu máme zhruba jen 4 hodiny. Na rozdíl třeba od ledvin, kde by na to byl celý den.
I tak to ale znamená, že není prostor na žádnou chybu. Přístroj nám jen loni umožnil transplantovat o 10 srdcí více, to je 20% nárůst počtu transplantací a současně 10 lidí, kteří dostali šanci na další život.
Už dlouhou dobu se mluví o využití zvířecích orgánů. Je to opravdu možné, nebo je to spíš teorie?
Xenoterapie, tedy využití orgánů jiného druhu, je předmětem zkoumání už dlouhou dobu. Je známé, že pro člověka je nejbližším živočišným druhem v tomto směru prase. Přesto je tam stále řada problémů, které je třeba vyřešit.
Dělí nás asi 150 milionů let vývoje, kdy jsme si budovali buněčnou obranu proti okolnímu světu, a my ji teď potřebujeme poměrně rychle prolomit. Obvyklý čas, který mají čekatelé na transplantaci, je 9 měsíců.
K získání vhodného srdce od prasete potřebujeme 5–6 generací prasat, během kterých postupně upravujeme povrchové proteiny buněk tak, abychom „vyzmizíkovali“ všechno, co by náš imunitní systém mohl rozpoznat a zaútočit na to.
Potřebujeme vytvořit „vetřelce“, který bude nenápadný, naprosto splyne s okolím. Přestože prasata dosahují pohlavní dospělosti už v šesti měsících, celý proces křížení by trval 3 roky. A tolik času čekatel většinou nemá.
Kromě toho jsou tu další komplikace, například riziko přenosu zvířecích infekcí nebo nutnost zastavit neustálý růst srdce prasete. Otázkou je i cena – dnes je prasečí srdce asi 5x dražší než mechanické, vyšší je i cena následné léčby imunosupresivy, která u mechanické pumpy není v takové míře potřeba.
Výzkum však pokračuje rychle dopředu a už teď je jasné, že pokud by se podařilo tyto potíže překonat, měli bychom k dispozici obrovský zdroj nejen srdcí, ale i ledvin a celé řady dalších orgánů.
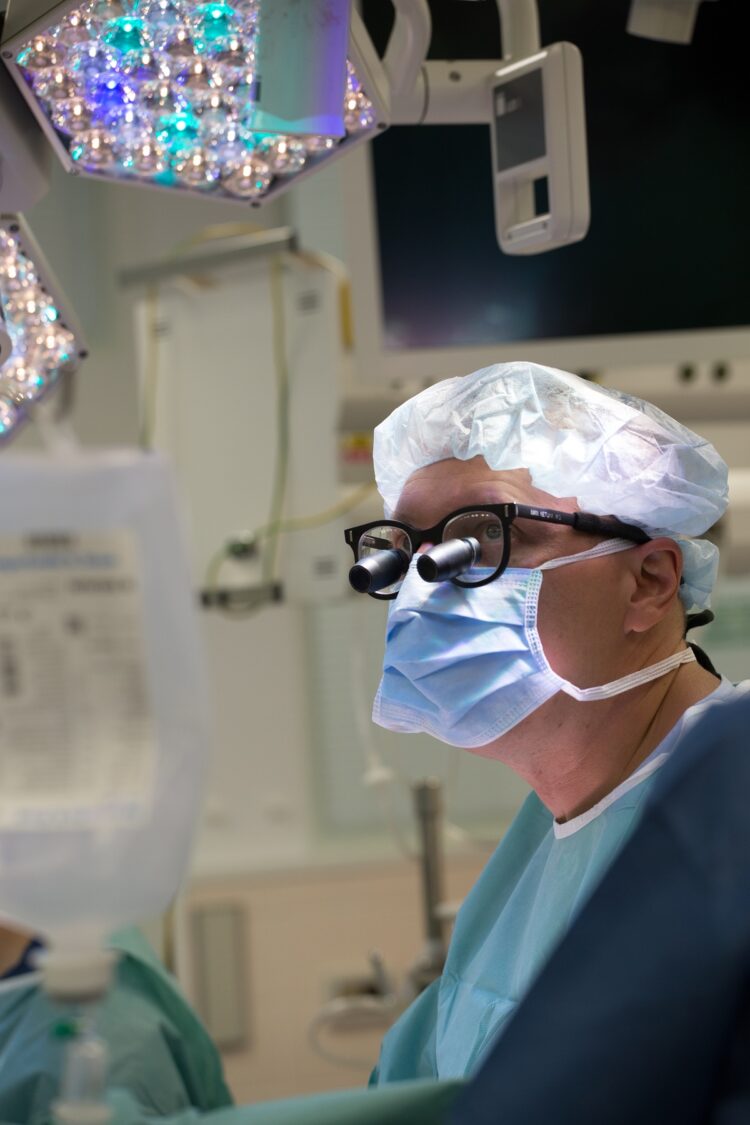
Jak je to s technologickými vymoženostmi při samotných operacích? Umožňují roboti například snižovat invazivitu zákroků?
Přístroje jsou dnes velkými pomocníky operatéra, ať už jde o zobrazovací technologie nebo možnost ovládání nástrojů při samotném výkonu. Pacienti samozřejmě čím dál častěji požadují, aby byl výkon proveden co nejméně invazivní formou, nejlépe bez řezání.
Je to pochopitelné, mezi výhody patří menší krevní ztráty, estetický efekt, ale také rychlost hojení nebo délka rekonvalescence. Já často říkám, že u miniinvazivních výkonů přenášíme bolest pacienta na bolest operatéra.
Standardní postup by byl otevřít hrudník pacienta rozříznutím hrudní kosti, udělat vše, co je třeba, a pak hrudník zase zavřít. U miniinvazivních výkonů se k postiženému místu dostáváte prostřednictvím malého řezu v mezižebří.
Je to podobné, jako když stavíte model lodě – buď si ho skládáte pohodlně na stole, nebo pomocí dlouhých pinzet v lahvi. Pinzetami to bude trvat mnohem déle a vyžaduje to větší zručnost. A tady právě pomáhá robotika – umožňuje operatérovi mnohem lepší zobrazení a současně i preciznější a snadnější manipulaci s nástroji v těle pacienta.
Limitujícím faktorem je ale čas – mimotělní oběh delší než 4 hodiny způsobuje řadu dalších komplikací. Operatér proto musí být velmi zručný, precizní, ale také trpělivý a VELMI zkušený – rozhodně to není zákrok, který by mohl dělat každý. Nutno dodat, že miniinvazivní výkony nelze použít vždy.
Svým pacientům, zejména těm mladším, často vysvětluji, že v některých případech je třeba soustředit se na správné fungování a důkladnou opravdu srdce, než na způsob výkonu. Dobře přešitá chlopeň bude fungovat déle a spolehlivěji, než jakákoli miniinvazivně vložená náhrada. Stejně tak transplantaci miniinvazivní formou dělat nelze.
Zmínil jste vysvětlování. Jak důležitá je komunikace mezi pacientem a lékařem?
Naprosto klíčová. Musí mezi nimi panovat naprostá otevřenost, důvěra, důležitá je vzájemná spolupráce – jinak to nefunguje. Pacient potřebuje přesně vědět, jak na tom je, jaké má možnosti, a co která volba znamená – ať jde o výhody, nevýhody nebo rizika.
Musí mít možnost se svobodně rozhodnout, zvážit, co je pro něj přijatelné. Jinak se rozhoduje pacient, kterému zbývá pět let života, jinak vysokoškolák. Mladí lidé na srdečních podporách častěji volají po transplantaci biologického srdce, ale to zase přináší další komplikace, například v souvislosti se snižováním imunity, jak jsem zmiňoval dříve.
Vždy jim říkám, že s další operací si kupují zase jiná rizika a obtíže, a je dobré vydržet co nejdéle s tím, co mi teď funguje, například s mechanickou podporou. Počkat si na dobrého dárce a teprve pak jít do transplantace biologického srdce.
Je to jako minutka, když ji natáhneme, začne odpočítávat čas. Čím později ji spustíme, tím víc času můžeme celkem získat.
A co etika?
Velmi citlivé téma – ať už jde o genové inženýrství v případě zvířat, nebo o možnou úpravu genetické informace přímo v těle pacienta. S nástupem umělé inteligence se otevírá obrovské pole pro další zkoumání.
Umělá inteligence má schopnost pojmout neuvěřitelné množství informací. Pokud bychom uměli data dobře sesbírat, propojit klíčové informace, například genové sekvence s určitým onemocněním, mohli bychom dopředu určit, k jakému onemocnění má kdo sklon, a gen upravit tak, aby k propuknutí nemoci vůbec nedošlo.
Už dnes se v rámci některých studií, kdy se lidem v Indii skenovala sítnice, ukazuje, že s pomocí umělé inteligence lze díky změnám na sítnici rozeznat řadu onemocnění, a některá z nich předjímat. Shromažďování takových informací o lidech ale může být hodně ošemetné, a klade nám to mnoho dalších etických otázek.
A co v případě biologických srdcí od živých dárců?
Transplantace srdce jsou v tomto směru neúprosné. Každý takto zachráněný život přímo souvisí se ztrátou života někoho jiného. Jedna rodina se raduje, druhá truchlí. Nejen proto pravidelně pořádáme setkání příjemců a rodin dárců.
Součástí je nejen zádušní mše za zemřelé, ale také představení příjemců. Máme mezi nimi i maminky malých dětí, studenty, kteří díky transplantaci vedou kvalitní život, oni sami i jejich rodiny jsou velmi vděční.
Pro rodiny dárců je zase úlevné vidět, že srdce jejich blízkého dalo šanci na život někomu jinému, že smrt nebyla zbytečná. Někdy máme ve shonu tendenci zapomínat, že jde hlavně o lidské osudy, příběhy.
Taková setkání jsou velmi dojemná a znovu a znovu nám připomínají, že zejména k transplantacím musíme přistupovat nejen s maximální profesionalitou, ale také s velkou pokorou.
Jan Zelenka
SRDCE V ČÍSLECH
350 g.je přibližná hmotnost srdce
55 let je průměrný věk pacienta indikovaného k transplantaci srdce (ale rozptyl je od 18 do 70).
cca 100 000 lidí u nás trpí srdečním selháním.
4 hodiny je doba na provedení transplantace srdce.
2003 je rokem začátku programu mechanických srdečních podpor
V roce 2014 došlo k první implantaci nejnovější generace mechanické srdeční podpory v Praze (druhá na světě).
Přes 550 dosahuje počet implantovaných srdečních podpor od začátku programu.
51 byl počet transplantací biologického srdce v roce 2022, z toho 10 díky systému bijícího srdce TransMedics.
1967 proběhla první transplantace srdce na světě
Co všechno se musí hlídat při transplantaci?
Pohlaví: Mužské srdce je větší než ženské, proto se obvykle transplantuje ženské srdce ženě a mužské muži.
Velikost: Záleží také na velikosti těla pacienta, čím větší člověk, tím obvykle větší srdce.
Stáří: Zejména mladším pacientům není vhodné transplantovat výrazně starší srdce.
Krevní skupina: Je zásadní stejně jako u jakékoli jiné transplantace.
Predicted heart mass index: Podobně jako u BMI indexu se zkoumá poměr kvalitní svalové hmoty v srdci. Čím více, tím lépe.