Nový typ antibiotické rezistence u bakterií, zvaný heterorezistence, neodhalí většina standardních testů, může však být příčinou mnoha úmrtí na infekce, které nejsou včas správně léčeny. Vědci věří, že nyní, když „poznali svého nepřítele“, pro ně bude snazší tuto rezistenci včas odhalit a vyvinout účinné metody, jak ji zvrátit a úmrtím v důsledku heterorezistence bakterií zabránit..
V roce 2021 byl na jednotku intenzivní péče v Emory University Hospital v americké Atlantě přijat asi padesátiletý muž v septickém šoku, za který byla odpovědná nákaza bakterií Klebsiella pneumoniae, rezistentní vůči většině antibiotik.
Po dvoutýdenní léčbě pomocí antibiotika zvaného cefiderocol se lékařům infekci podařilo zvládnout. Ale o deset dní později byl muž zpět v nemocnici s hnisavým abscesem na játrech, bakterie udeřila znovu.
Fígl, jak odolat antibiotikům
Když byly vzorky odeslány Davidu Weissovi, mikrobiologovi z Emory Antibiotic Resistance Center, ten zjistil, že bakterie nyní byla silně rezistentní vůči cefiderocolu. Bohužel ani po změně antibiotické léčby již muži nebylo pomoci.
Postupně se objevily i další záhadné případy bakteriální infekce, při kterým byla bakterie zpočátku na antibiotika citlivá, aby si po provedené léčbě na daný druh antibiotika rychle vybudovala odolnost.
Tento skrytý typ rezistence, který mohou bakterie aktivovat téměř okamžitě, ale nezanechává žádné genetické stopy, a je tak téměř nemožné jej odhalit pomocí standardních laboratorních testů, nyní vědci označují jako heterorezistenci.
Právě heterorezistence, při které je velmi malá část bakterií v populaci odolná vůči antibiotikům, ale nestane se dominantní, dokud není tomuto druhu antibiotik vystavena, může hrát významnou roli při selhávání antibiotik.
Rozpoznání této bakteriální strategie je prvním krokem v boji s ní. „Ačkoli je tento jev, který nyní ve velkém měřítku studujeme, znepokojivý, věřím, že v budoucnu budeme schopni tyto znalosti využít k tomu, abychom pacientům výrazně pomohli,“ říká k tomu Weiss.
Jak odhalit heterorezistenci
Mikrobiologové se po celá desetiletí domnívali, že rezistence je něco, co bakteriální druh buď má, nebo nemá. Pokud byl druh rezistentní, využíval buď genové mutace, která mu umožňovala antibiotika vyřadit ze hry chemickou cestou, nebo mu geny umožňovaly kódovat proteiny, jež bránily lékům v průchodu buněčnými stěnami.
To však není případ heterorezistentních bakterií, které geny rezistence nedisponují. Dokud nejsou vystaveny antibiotikům, není možné rozlišit mezi vnímavým a rezistentním kmenem stejného druhu bakterie.
Až při určitých dávkách antibiotik se malá část populace, jen 1 z milionu či 1 z 10 000, stane rezistentní, zatímco zbytek přestane růst a zemře. Následně se vytvoří kolonie odolných bakterií. Protože jsou tyto rezistentní buňky rozptýleny mezi buňkami citlivými na antibiotika, je pro mikrobiology obtížné je detekovat.
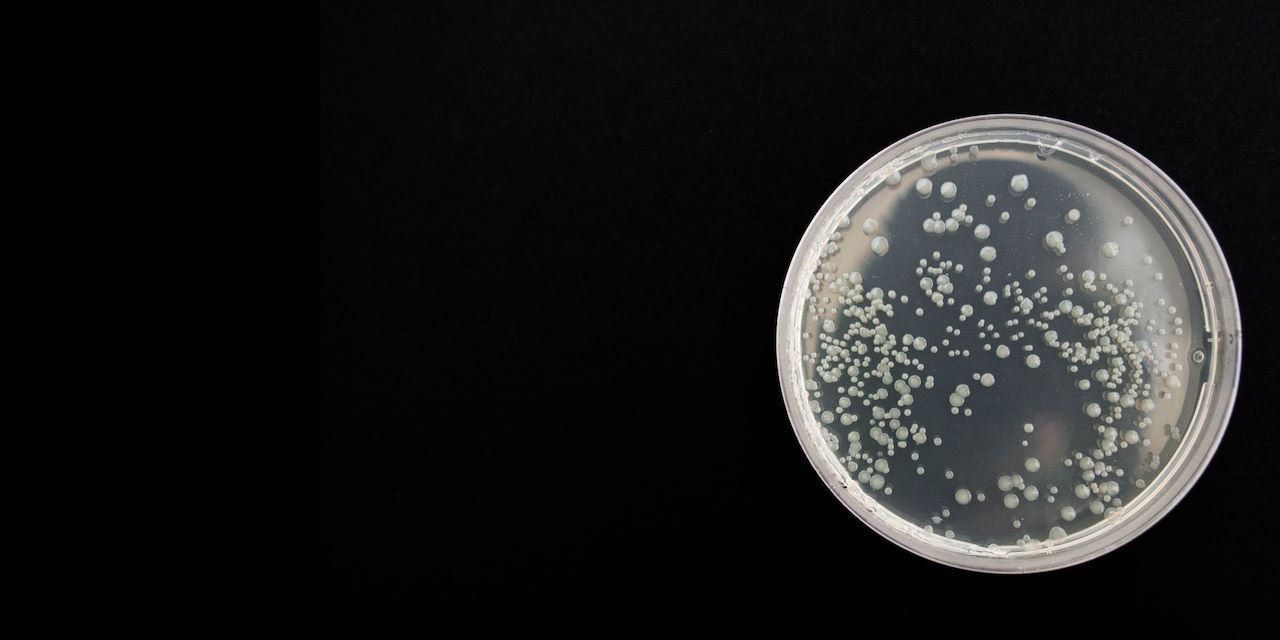
Standardním testům tak heterorezistentní bakterie unikají, odhalit je lze pomocí metody PAP (population analysis profiling), což je však časově náročná metoda, která se u tohoto důvodu neprovádí běžně.
Poznej svého nepřítele
Při metodě PAP mikrobiologové pěstují přes noc bakterie, některé umístí do řady Petriho misek, obsahujících různé koncentrace antibiotik, a sledují růst bakterií. „V případě velkého experimentu to může být až 200 misek k analýze a každá přitom může obsahovat stovky bakteriálních kolonií k počítání,“ vysvětluje Karin Hjortová, mikrobioložka z Uppsalské univerzity ve Švédsku, která se zkoumání heterorezistence bakterií již delší dobu věnuje.
Vznikají výzkumy, které se snaží přinést standardizovaný test, jenž by snadno rozlišil heterorezistenci, ale žádný se dosud nedostal do klinického zkoumání. Rychlá detekce heterorezistence bakterií je přitom zásadní, aby mohly být pacientům s jimi způsobenou infekcí od začátku podávány správné léky, místo aby se jejich nemoc zhoršovala dny nebo týdny, než lékaři vyzkouší léčiva, které fungují.
„Pokud se nám podaří správně pochopit, jak bakterie rozvíjí svoji heterorezistenci, můžeme být schopni vyvinout nové léky, které ji dokáží zvrátit a učinit bakterie opět vnímavými vůči původnímu léku,“ doufá Weiss a dodává: „Vždy je lepší znát svého nepřítele.“.