Patříte mezi 800 000 osob, které u nás sužuje diabetes mellitus čili cukrovka? Vyslechli jste ortel odborníků, že vás zákeřná choroba neopustí až do smrti, kterou mnohdy předčasně přiláká? Tradiční tvrzení, že cukrovka je nevyléčitelná, už naštěstí neplatí!
Zásluhu na tom má i prof. MUDr. Martin Fried, CSc., přednosta OB kliniky Praha.
Profesor Fried již před 18 lety jako první na světě provedl laparoskopickou neadjustabilní (bez možnosti povolení) bandáž žaludku u morbidně obézního klienta. Patří mezi světově uznávané odborníky v bariatrické (řecké bari znamená těžký) chirurgii, která slouží k léčbě nadměrné obezity.
Na začátku stála náhoda
Chirurgická léčba diabetu 2. typu je novinkou. Tento podobor chirurgie se začal rozvíjet prakticky úplně náhodně, a dnes se odděluje od bariatrické chirurgie.
Víme, že když diabetik výrazně zhubne, zlepší se mu glykémie – hladina cukru v krvi. Teprve nedávno odborníci s překvapením zjistili, že chirurgický zákrok zlepšuje cukrovku a další onemocnění, jako je např. vysoká hladina lipidů (tuků), ještě mnohem dříve než dotyčný vůbec zhubne. Proto začali intenzivně pátrat, proč tomu tak vlastně je.
„Došlo se k tomu, že chirurgický zákrok, který jakoby přeorganizuje trávení člověka, vlastně spustí celou kaskádu změn, pokud jde o hormony v lidském těle ovlivňující také cukrovku. Celkově tak přenastaví tělo nemocného na jinou citlivost na inzulin,“ upřesňuje profesor Fried.
Hledá se objasnění zázraku
Toto náhodné poznání odstartovalo intenzivní výzkum metabolických onemocnění a možností, jak je léčit chirurgicky. Uvedené choroby se dají léčit i u pacientů, kteří nejsou příliš obézní – a dokonce i u neobézních.
Jaký mechanismus to způsobuje? Teorií je celá řada, ale žádná není potvrzena definitivně.
„Při zákrocích původně určených jen k tomu, aby pacienti hubnuli, se dosáhne toho, že nenatrávená či částečně strávená potrava přijde do styku s jinými částmi zažívacího traktu, než na které bylo tělo původně zvyklé.
To spustí hormonální odpověď organismu tak, že střevo, především tenké, produkuje celou řadu hormonů, jež zlepšují tzv. inzulinovou senzitivitu (vnímavost, citlivost) organismu. Právě podrážděním tenkého střeva potravou, která by do něj fyziologicky neměla přijít, se spustí produkce těchto hormonů,“ vysvětluje M. Fried.
Citlivost je dost důležitá
Za normálního stavu se ve slinivce břišní (pankreas) vyrábí určité množství inzulinu, které stačí k udržení normální hladiny cukru v krvi. Cukrovka vzniká většinou tím, že se tělo postupně nastavuje na nižší úroveň citlivosti vůči vlastnímu inzulinu.
Organismus nemocného není na inzulin tak vnímavý. Je tedy zapotřebí produkovat více tohoto hormonu, aby se hladina cukru v krvi udržela v normě. To se stupňuje a v průběhu let dojde k tomu, že se slinivka postupně vyčerpává a nedokáže vyprodukovat nadměrná množství inzulinu. Produkce klesá a vzniká diabetes mellitus.
Metabolická chirurgie ovšem dokáže změnit produkci hormonů tak, že diabetik sice nadále produkuje nízkou hladinu inzulínu z vyčerpané slinivky, ale »hormonálně přenastavenému« tělu to už k potřebné funkci stačí.
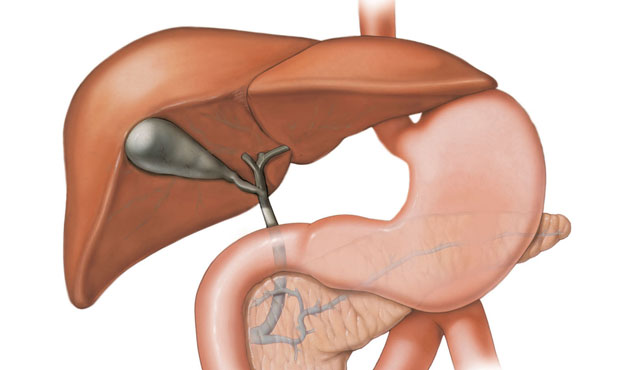
Žluč mění svou cestu
Dalším mechanismem, který se může podílet na zlepšení (či úplném vyléčení) diabetu 2. typu, je, že se pomocí chirurgických zákroků od potravy oddělí žluč. Ta za normálních fyziologických podmínek přichází žlučovodem z jater a žlučníku do dvanácterníku a mísí se s potravou.
Nově se po operaci její cesta oddělí a žluč se smíchá s potravou až mnohem dále v zažívacím traktu.
Díky tomu žluč, která není smíchaná s potravou, se může lépe zpětně vstřebávat ve střevě. S překvapením se prokázalo, že zrychlení mechanismu vychytávání a vstřebávání žluči ze střeva zpět do jater působí velice dobře na cukrovku 2. typu. Jde o podobný mechanismus – navýšení citlivosti na inzulin.
Buňky slinivky se snaží
„Poslední mechanismus, který existuje, ale nemáme pro něj vysvětlení, pouze ho pozorujeme při laboratorních experimentech, je, že postupem času po metabolických chirurgických zákrocích dochází i k tomu, že se zpomaluje odumírání buněk slinivky,“ konstatuje profesor Fried.
Co to znamená? V daném okamžiku je ve slinivce buněk více a ona postupně dokáže zvýšit tvorbu inzulinu.
Vše se prokázalo v laboratoři a nyní se poznatky potvrzují v klinických experimentech. Experti však nevědí, zda vedle zmíněných tří mechanismů neexistuje ještě nějaký další.
Zcela vyléčí 75 % diabetiků!
Nyní pátrají, zda není možné chirurgický zákrok nahradit nějakým farmakologickým či jiným řešením. Zatím tato možnost neexistuje, takže se chirurgické léčení cukrovky stává velmi atraktivním.
„Víme, že dosavadní léčba diabetu pomocí diety, léků či inzulinu dokáže v řadě případů kontrolovat onemocnění, ale rozhodně ho nezlepšuje. Není výhled, že by se takovým postupem stav pacienta zlepšil či že by se dokonce nemocný vyléčil,“ popisuje současný stav profesor Fried.
Naopak po chirurgickém zákroku u vzorku pacientů, kterých je ve světě cca 10 000, se ukázalo, že u asi 75 % z nich dojde k naprostému vyléčení! Tak mohou v podstatě jíst již cokoliv a nemusejí hlídat hladinu cukru, či si dokonce píchat inzulin. U dalších 10–12 % dojde k výraznému zlepšení.
Své mohou říci i naši odborníci
Teď se zkoumají mechanismy účinků. To se děje nejvíce v USA, intenzivně i v Itálii. Část výzkumu probíhá rovněž v České republice. Ve spolupráci odborníků III. interní kliniky 1. Lékařské fakulty UK a VFN, Endokrinologického ústavu Praha a OB kliniky, které šéfuje právě prof. MUDr. Martin Fried, CSc.
„Jelikož naše obezitologie a bariatrická chirurgie mají ve světě výbornou pověst, tak i k nám přicházejí experti z USA a chtějí s námi spolupracovat. U nás je ve výzkumu cca 500 diabetiků a výsledky z klinické praxe máme výborné,“ dodává M. Fried.
Naději by měly platit zdravotní pojišťovny
Kdy se však převratný objev dostane do všeobecné praxe? Souvisí to s omezenými finančními možnostmi zdravotního systému apod. V několika státech EU, jako je Velká Británie, Francie, Itálie, se ukázalo, že chirurgická léčba metabolických onemocnění je rentabilní.
Proč? Maximálně za 2,5 roku po operaci dochází k »návratnosti« investice na operaci. Výrazně se totiž záhy sníží náklady na léčbu diabetika. Tomu už navíc nehrozí různé závažné zdravotní komplikace!
Více se dozvíte:
www.obklinika.cz
Cukrovka 1. typu zasahuje hlavně mladé
*Diabetes mellitus 1. typu (typ 1) tzv. závislý na inzulinu (inzulin-dependentní – IDDM) vzniká nejčastěji v mládí na autoimunitním podkladě.
*Je nezbytné pravidelné podávání inzulinu, kterého je při tomto typu cukrovky v těle naprostý nedostatek.
*Má značný sklon k těžkým akutním komplikacím.
Cukrovka 2. typu dominuje
*Diabetes mellitus 2. typu (typ 2) je nezávislý na inzulinu (non-inzulin-dependentní – NIDDM).
*Vzniká spíše u starších, mnohdy obézních, lidí.
*Je spojen s inzulinovou rezistencí. To je stav, kdy orgány a tkáně (zejména tuková tkáň, játra, kosterní a srdeční sval) nejsou schopny přiměřeně reagovat na inzulin.
*Cukrovka 2. typu se často pojí s řadou dalších metabolických odchylek, např. obezitou, vysokým krevním tlakem, zvýšenou hladinou kyseliny močové v krvi.
*Základem léčby je důsledné dodržování diabetické diety. Pokud se stav nelepší, odborný lékař nasazuje různá farmaka, v nejzazším případě se do těla vpravuje inzulin.
*Velmi prospěje zvýšení pohybové aktivity.









